대장의 용종과 정기점검
대장 용종과 대장암, 정기검진
대장용종과 대장암
- 대장 용종은 무엇입니까?
용종이란 대장 점막이 비정상적으로 자라 장의 안쪽으로 돌출되어 있는 병변을 총칭하는 말입니다.
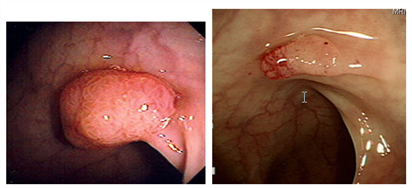
대장 용종은 육안 형태나 조직 검사 소견에 따라서 다양하게 분류됩니다. 육안적으로는 줄기의 유무에 따라서 유경 혹은 무경형으로 기술되며 구분하며 조직학적으로 크게 신생물성 용종과 비신생물성 용종으로 구분할 수 있습니다1,2. 비신생물성 용종은 과오종성 용종, 과증식성 용종, 염증성 용종 등이 있으며 암으로 발전하지 않는 것으로 알려져 있고 신생물성 용종(선종성 용종)은 암으로 진행될 수 있으며 관상형, 융모성, 관상-융모성으로 분류됩니다3. 이 가운데 관상형 용종이 가장 높은 빈도를 보이고 융모성 용종은 5% 미만으로 빈도가 낮은 것으로 보고되고 있습니다. 용종의 크기가 크거나, 융모성 용종인 경우에는 암으로 진행할 수 있는 가능성이 높아지는 것으로 알려져 있습니다4,5.
- 대장 용종은 어떻게 진단됩니까?
대부분의 대장 용종은 정기 검진이나 다른 이유로 인하여 검사를 받던 중에 진단됩니다. 이는 대장 용종으로 인하여 몸의 이상 증상이나 불편함을 유발하는 경우는 거의 없기 때문입니다. 크기가 큰 용종은 간혹 장출혈의 원인이 되기도 하고 드물게 통증, 변비, 설사 혹은 부분장폐색 등의 증상을 유발할 수 있습니다. 하지만 대개의 경우는 아무런 증상이 없이 대장내시경 등 검사에 의하여 발견됩니다. 용종을 진단하기 위한 검사는 대장내시경, 바륨대장조영술 대장조영술 등이 있습니다. 이 가운데 대장내시경 검사가 가장 추천되는 검사입니다. 그 이유는 모든 크기의 용종에 대하여 진단율이 가장 높은 검사이고 검사 중에 이상 소견이 있으면 바로 조직 검사가 가능하고 또한 대장 내시경을 통하여 용종의 완전 절제가 가능하기 때문입니다6-8.
- 대장 용종은 꼭 치료를 해야 하나요?
대장 용종이 증상을 유발하는 경우가 거의 없음에도 불구하고 이의 진단과 치료에 주의를 기울이는 이유는 대장암과의 관련 때문입니다. 대장 용종 가운데 선종성 용종은 암발생 가능성을 가지고 있기 때문에 선종은 암전구병변으로 불리고 있습니다. 이외에 과증식성 용종이나 염증성 용종은 암으로 진행되는 경우는 거의 없으나, 우측 결장에 발생한 경우 암발생 가능성이 있다고 보는 견해도 있으며, 극히 일부의 특수한 과증식성 용종은 일부 특수한 경우의 용종은 대장암 위험증가와 상관관계가 있습니다. 대장암의 95% 이상이 대장의 선종성 용종으로부터 생겨난다는 사실은 여러 연구 결과를 통하여 이미 잘 알려져 있는 사실입니다9. 대장 용종을 완전히 제거하는 경우 대장암의 위험을 75%까지 감소시키고 대장암의 빈도를 감소시키고 결국 대장암으로 인한 사망률을 감소시킨다고 알려졌습니다. 대장암의 위험을 75%까지 감소시킬 수 있습니다. 대장 용종은 증상이 있는 경우가 거의 없지만 시간이 지나면서 대장암이 될 수 있으므로 대장 용종은 반드시 제거해야 합니다. 최근 우측 결장에서의 암 발생이 증가해 서구의 특성을 닮아가고 있다고 2007 아·태지역 대장암 검진 합의 성명에서 발표한 바 있습니다.
- 대장 용종을 치료받은 후에는 어떻게 해야 하나요.
대장 용종을 절제한 후에 정기적인 대장내시경 검사는 필수적입니다. 왜냐하면 내시경 검사를 할 때 용종의 위치나 크기, 장의 청결도 등에 따라 진단되지 않은 용종이 있을 수 있고 진단된 용종이 완전히 제거된 후에도 대장에서 새롭게 용종이 생겨날 수 있기 때문입니다.
우리나라 대장항문학회 권고안에 따르면, 선종성 용종이면서 크기가 1cm 미만인 경우 절제 후 3년, 1cm 이상 또는 다발성인 경우 절제 후 1년째 대장내시경을 시행하도록 권고하고 있습니다. 미국암학회 및 미국소화기학회의 권고안은 진단된 용종의 상태에 따라 세부 분류를 하여 용종 치료 후 추적 관찰을 달리 하도록 권유하고 있습니다10. 이 권고안을 살펴보면, 개수가 3개이상 10개 미만인 경우, 선종성 용종의 크기가 1cm 이상인 경우, 융모성 선종, 또는 고등급의 이형성으로 진단된 경우는 용종 절제술후 3년째에 검사를 하도록 하였습니다. 용종의 수가 3개 미만, 이형성 정도가 고등급이 아닌 경우, 또는 크기가 1cm 미만인 경우에는 5~10년마다 대장내시경을 시행하도록 하였고, 증식성 용종의 경우는 일반인의 대장 내시경 검사 권고안을 따라 10년마다 내시경 검사를 하도록 권고하였습니다.
이처럼 대장 용종 절제술을 시행받은 후 주치의와 상의하여 계획된 추적 대장내시경 검사를 받아야 용종에서 발생할 수 있는 대장암을 예방할 수 있습니다.
정기검진
- 대장암 정기 검진을 왜 받아야 하나요.
우리나라에서 대장암은 발생율과 사망률이 점차 증가하고 있는 암으로 통계청이 발표한 “2006년 2012년 사망 및 사망원인 통계결과”에서는 암 사망원인 중 대장암이 남녀 각각 4위, 3위를 차지하였고 2011년 국가 암등록사업 자료에 의하면 발생율 또한 남녀 각각 4위, 3위 각각 2위와 3위를 차지하고 있습니다. 이는 대장암으로 인한 사망률이 10년 전에 비해 2배 이상 증가된 결과입니다. 이러한 발생율은 과거에 비하여 남자와 여자에서 모두 증가되고 있으며 대장암 사망률 또한 점차적으로 증가하고 있어서 10년 전에 비교하면 2배 이상 증가된 결과입니다. 국립암센터 자료에 의하면 이와 같은 대장암 발생율 및 사망률의 증가는 계속될 것으로 전망되고 있습니다.
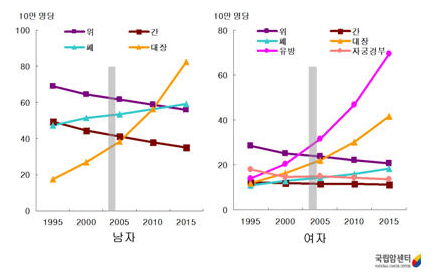
예전부터 우리보다 대장암의 빈도가 높은 미국의 예를 살펴보면 대장암은 세 번째로 흔한 암으로 남녀 모두에서 사망률 2위인 암입니다. 하지만 미국 암학회에 따르면 미국 내에서 대장암으로 인한 사망률은 점차 감소하고 있고 사망률이 감소하는 이유를 대장 내시경 검사 등을 통한 검진의 활성화로 설명하였습니다. 미국의 경우1980년대 중·후반부터 분변잠혈반응검사와 에스결장경검사 등으로 대장암선별검사를 시행하기 시작하였으며 이로 인해 암이 많이 발견되었을 뿐 아니라 발견된 용종에 대해서는 용종절제술을 통해 대장암 예방이 가능했습니다.
이처럼 대장암 정기 검진은 대장암의 조기 발견을 통하여 치료 효과를 높일 수 있을 뿐 아니라 선종성 용종의 발견 및 내시경 절제를 통하여 암으로 이행되기 전 단계에서 치료를 함으로써 대장암 발생을 예방할 수도 있는 것입니다.
- 대장암 정기 검진은 어떻게 받아야 하나요
대장암 검진 방법으로는 분변잠혈반응검사, 바륨대장조영술 대장조영술, 에스결장경검사, 대장내시경 등이 있습니다. 각각의 검사 방법들은 장단점을 가지고 있어서 적절한 검사를 하여야 효과적인 정기 검진이 될 수 있습니다. 분변잠혈반응검사는 선종이나 암이 있는 점막은 정상 점막보다 출혈이 많을 것이라는 전제하에 시행하는 검사이나 선종의 발견율률이 분변잠혈검사 양성인 군과 음성인 군이 별 차이가 없어서 정기 검진 방법으로 효용성은 떨어지는 것으로 알려져 있습니다. 바륨대장조영술은 크기가 큰 진행된 암의 진단에는 대장내시경검사와 진단율에 차이가 없지만 크기가 작은(<1cm) 용종이나 조기 대장암의 경우 20-50%에서 위음성을 보여 정기 검진을 위하여 우선적으로 추천되는 검사라기 보다는 대장내시경 검사를 시행할 수 없는 경우 시행할 수 있는 차선책으로 간주되는 검사입니다. 대장내시경검사는 진단과 동시에 용종에 대한 치료를 동시에 시행할 수 있는 검사 방법으로 가장 진단의 정확도가 높은 검사 방법입니다.
미국에서는 특별히 대장암의 위험 인자를 가지고 있지 않은 일반인들의 경우에는 50세부터 대장암 정기 검진을 받도록 권고하고 있습니다11. 정기 검진의 방법을 정해서 권고하지는 않고 분변잠혈반응검사를 매년 하면서 5년마다 에스결장경검사를 시행하는 방법, 5년마다 바륨대장조영술을 시행하는 방법, 10년마다 대장내시경 검사를 시행하는 방법 중에 선택을 할 수 있도록 하였습니다. 하지만 이들 검사에서 용종이나 대장암이 의심되는 소견이 있으면 반드시 대장내시경 검사로 확인하도록 권고하고 있습니다. 우리나라에서는 대장항문학회에서 조기 검진 권고안을 발표하였고, 이에 따르면 50세 이상 남녀에서 매 5~10년마다 대장내시경 검사를 시행하며, 대장내시경 검사를 시행하지 못할 경우에는 바륨대장조영술과 에스결장경검사로써 대신할 수 있다고 권고하고 있습니다.
- 이런 경우는 특히 주의를 요합니다.
우리에게 알려진 대장암 조기 검진 권고안들은 모두 대장암 발생의 위험 요인이 없는 일반인들을 대상으로 한 것입니다. 하지만, 가족이나 친척 중에 대장암 환자가 있거나 있었던 경우, 본인이 대장의 용종이 있었던 경우, 염증성 장질환으로 치료 중인 경우, 유전성암으로 진단된 경우 등은 대장암의 고위험군으로 일반인과는 다른 방법으로 검진을 해야 합니다.
우리나라 대장항문학회의 권고안에 따르면 부모·형제 중에 대장암 발생이 55세 이하에 있었거나 대장암 환자가 2명 이상(연령 불문)인 경우에는 40세부터 대장내시경 검사를 5년마다 시행하도록 권고하고 있으며, 부모·형제 중에 암 발생이 55세 이상인 경우에는 50세부터 5년마다 대장내시경을 시행하도록 하고 있습니다. 좌측 대장에 국한된 염증성장질환의 경우 발병 후 15년부터 1~2년마다, 대장 전체에 병변이 있는 염증성장질환의 경우 발병 후 8년부터 1~2년마다 대장내시경을 시행하도록 권고하고 있습니다. 가족성 용종증의 가족력이 있는 경우에는 12세부터부터 1~2년마다 에스결장경 검사를 시행해야 합니다. 유전성비용종성대장암의 가족력을 가지는 경우에는 21~40세부터 2년마다 대장내시경을 시행하고, 검진은 가족 내 암환자 중에서 가장 어린 나이에 발병한 환자의 발병 연령보다 10년 일찍 시작해야 합니다.
여기에서 언급된 위험 요인이 있는 경우에는 전문가와 상의하여 조기 검진의 시기 및 방법을 정하시는 것이 좋고 이를 통하여 본인뿐 아니라 가족의 건강을 지킬 수 있을 것 입니다.
참고문헌
1.Fenoglio-Preiser CM, Hutter RV. Colorectal polyps: Pathologic diagnosis and clinical significance. Ca Cancer J Clin 1985;35:322-33.
2.Fenoglio CM, Pascal RR. Colorectal adenomas and cancer: Pathologic relationships. Cancer 1982;50:2601-8
3.Morson BC, Sobin LH. Histological typing of intestinal tumours. In: International Histological Calssification of Tumours. No. 15. Geneva: World Health Organization. 1976.
4.O"Brien MJ, Winawer SJ, Zauber AG, Gottlieb LS, Sternberg SS, Diaz B, Dickersin GR, Ewing S, Geller S, Kasimian D, et al. The National Polyp Study. Patient and polyp characteristics associated with high-grade dysplasia in colorectal adenomas. Gastroenterology. 1990;98:371-9.
5.Fenoglio CM, Pascal RR. Colorectal adenomas and cancer:Pathologic relationships. Cancer 1982;l50:2601-8
6.Rex DK, Weddle RA, Lehman GA, Pound DC, O"Connor KW, Hawes RH, Dittus RS, Lappas JC, Lumeng L. Flexible sigmoidoscopy plus air contrast barium enema versus colonoscopy for suspected lower gastrointestinal bleeding. Gastroenterology. 1990;98:855-61.
7.Irvine EJ, O"Connor J, Frost RA, Shorvon P, Somers S, Stevenson GW, Hunt RH. Prospective comparison of double contrast barium enema plus flexible sigmoidoscopy v colonoscopy in rectal bleeding: barium enema v colonoscopy in rectal bleeding. Gut. 1988;29:1188-93.
8.Winawer SJ, Stewart ET, Zauber AG, Bond JH, Ansel H, Waye JD, Hall D, Hamlin JA, Schapiro M, O"Brien MJ, Sternberg SS, Gottlieb LS. A comparison of colonoscopy and double-contrast barium enema for surveillance after polypectomy. National Polyp Study Work Group. N Engl J Med. 2000;342:1766-72.
9.Fearon ER, Vogelstein B. A genetic model for colorectal tumorigenesis. Cell. 1990;61:759-67.
10.Winawer SJ, Zauber AG, Fletcher RH, Stillman JS, O"Brien MJ, Levin B, Smith RA, Lieberman DA, Burt RW, Levin TR, Bond JH, Brooks D, Byers T, Hyman N, Kirk L, Thorson A, Simmang C, Johnson D, Rex DK; US Multi-Society Task Force on Colorectal Cancer; American Cancer Society. Guidelines for colonoscopy surveillance after polypectomy: a consensus update by the US Multi-Society Task Force on Colorectal Cancer and the American Cancer Society. Gastroenterology. 2006;130:1872-85.
11.Winawer S, Fletcher R, Rex D, Bond J, Burt R, Ferrucci J, Ganiats T, Levin T, Woolf S, Johnson D, Kirk L, Litin S, Simmang C; Gastrointestinal Consortium Panel. Colorectal cancer screening and surveillance: clinical guidelines and rationale-Update based on new evidence. Gastroenterology. 2003;124:544-60.

